一張照片拯救了一個小男孩,拍照竟然也能發現惡性腫瘤!!救命的關鍵阿.....
2015-06-11, on 健康醫療

這是一個不久前發生在美國的真實案例。一張閃光燈下拍的照片,竟成為了挽救孩子性命的關鍵。
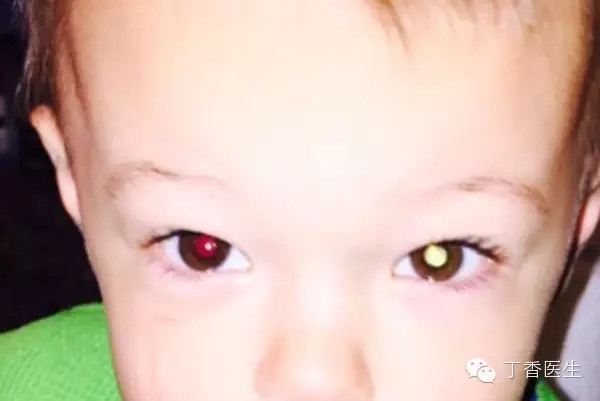
在下面這張手機拍的正面照中,母親Julie Fitzgerald 發現,兒子的右眼照成了「紅眼」,而左眼卻泛著詭異的白色。
帶著疑問,母親先是在互聯網上搜索,隨後向醫生求助。兒子最終被確診為左眼的視網膜母細胞瘤,通過手術摘除了左眼,保住了生命。
視視網膜母細胞瘤(Retinoblastoma,Rb),目前認為,這個腫瘤組織是由於視網膜母細胞瘤基因(RB 基因)失活引起的。
視網膜母細胞瘤是嬰幼兒最常見的眼內惡性腫瘤,有95% 的病例在5 歲之前發現。它可以發生在單眼,也可以兩個眼睛同時或者一前一後地發生。
視網膜母細胞瘤是惡性腫瘤,它很容易向周圍器官蔓延或者在身體的其他部位「播種」。
眼球是通過它後面的視神經,直接連接到腦部的;腫瘤細胞也很容易通過這個橋樑,直接長到腦子裡面去,對生命造成嚴重威脅,這是它最可怕的地方。
目前認為,這個腫瘤組織是由於「視網膜母細胞瘤基因(RB基因)」失活引起的。
RB基因是人類發現的第一種「抑癌基因」,顧名思義,它有阻止細胞發生惡性改變的作用。
當RB 基因和通過它生產的蛋白質失活,受到影響的細胞就會不受控制地、不正常地增長,最終引發腫瘤。
這種基因異常,可以是遺傳來的,也可以是由於基因「自己壞了」——也就是基因突變而形成。不過,即使家裡沒有其他患者,也有可能是「遺傳型」的。
用閃光燈拍照時,如果人眼直視光源,往往會出現「紅眼」,就像本案例中小孩的右眼一樣。這是在圓形瞳孔區域裡可以見到的眼底視網膜、脈絡膜組織的橘紅色反光。
而長在視網膜上的視網膜母細胞瘤,其顏色通常是灰白色或黃白色的。若有強光從瞳孔進入,反射回來的光就接近白色了。
因此,這種現象叫做「白瞳症」或「貓眼」。
這是該病最常見的症狀,即使在光線弱時,一些細心的家長也可能發現這一異常。
不過,要通過這些方法發現它,是有前提的:只有當腫瘤體積足夠大,並且足夠靠近眼球的中心軸,才可能形成明顯的白色反光;否則可能被其他正常組織的紅光掩蓋。
所以,讓醫生在眼底鏡下檢查,才是最靠譜的辦法。
另外,視網膜母細胞瘤的患兒還可能出現看不見東西、斜視、眼睛紅、眼睛痛、甚至眼球突出、眼瞼紅腫等表現,但通常比「白瞳症」更晚發現。
對於兒童,眼睛的異常往往依靠家長發現,「白瞳症」一般特指發生在兒童瞳孔區的變白。
白光可以來源於其他異常組織和部位。
也就是說,除了視網膜母細胞瘤,「白瞳症」的可能病因還有很多,常見的有:
-
先天性白內障;
-
眼內炎;
-
永存原始玻璃體增生症;
-
視網膜脫離,包括原發性的視網膜脫離,或者由於早產兒視網膜病變、Coats 病等疾病導致的繼發性視網膜脫離。
1. 哪些人更容易得視網膜母細胞瘤?
遺傳型的視網膜母細胞瘤患者,其子女有40%~50% 的患病可能。
對於以下高危人群,有較嚴格的隨訪要求,一般要求每3 個月檢查一次,長大後可適當減少複診頻率:
-
已經單眼確診視網膜母細胞瘤而另一個眼暫時正常的;
-
直系親屬,比如爸爸媽媽或兄弟姐妹患有視網膜母細胞瘤的;
-
建議進行基因診斷和遺傳諮詢,了解其他需要隨訪的情況。
不屬於高危人群的孩子,也可能患上非遺傳型的視網膜母細胞瘤。
2. 家長怎樣及時發現?
目前沒有明確的預防方法,只能盡量及早發現及早治療。家長應該做到這幾點:
-
孕婦定期產檢以及新生兒眼部檢查一定要做;
-
儘早教會小孩看視力表;
-
注意觀察小孩有無「白瞳症」,眼睛突,或者只用一個眼看東西,只要擋住那個眼睛就哭鬧等異常;
-
應清楚了解家族內有無該病患者;
-
最後,一旦發現異常,一定要及時就診。
很多醫生在接診時見到的情況讓人痛心:腫瘤已經發展到難以收拾的程度,甚至把眼球撐到比鵝蛋還大,血肉模糊,面目全非。明明早就確診,很可能通過摘除眼球就治好了,一些家長卻沒有聽從醫生建議,反而去四處尋找「偏方」,或者直接放棄治療,直到腫瘤擴散,小孩痛苦不已地離世。
目前,摘除病變的眼球仍是治療視網膜母細胞瘤最主要、最有效的方法,當然還要根據具體病情來決定治療方案。
類似文章開頭提到的,依靠「白瞳症」發現的腫瘤,體積往往已經比較大,眼睛往往也喪失了看東西的功能。好在,另外一個眼睛暫時沒有發現異常。
這時,手術摘掉患病的眼球是最佳的治療方案,有時還需要聯合化療等方法。
若能早期發現,可能有機會在摘除眼球之前,嘗試其他的保守治療方法。
如果足夠幸運,不但可能保留眼球,甚至還可能留有一部分視力。
在英國近來的報導中,規範治療的視網膜母細胞瘤患兒的5 年生存率可以達到99%,是兒童腫瘤裡面最高的。在我國的一項研究中,這一數據也達到了78.79%。應該說,考慮到我國很多小孩發現時間較晚,這樣的治療效果還是相當好的。

分享: